Η χειρουργική αντιμετώπιση της νοσογόνου παχυσαρκίας, όταν γίνεται βάσει ενδείξεων και με το σωστό τρόπο, αποτελεί ουσιαστικά τη μοναδική ουσιαστική λύση του προβλήματος. Με την έλευση της λαπαροσκοπικής και αργότερα της ρομποτικής χειρουργικής, οι επεμβάσεις κατά της νοσογόνου παχυσαρκίας έγιναν εκτός από αποτελεσματικές και ιδιαίτερα ελκυστικές για ασθενείς και χειρουργούς, λόγω του ελάχιστου τραύματος που προκαλούν.
Αναλόγως της βαρύτητας της νοσογόνου παχυσαρκίας (του BMI), υπάρχουν διάφορες επεμβάσεις που ενδείκνυνται κατά περίπτωση. Σε γενικές γραμμές ισχύει ο εξής κανόνας. Όσο μεγαλύτερο είναι το BMI, τόσο εντονότερο και μεγαλύτερης διάρκειας στο χρόνο είναι το αποτέλεσμα της επέμβασης, αλλά και τόσο μεγαλύτερος είναι ο περιεγχειρητικός κίνδυνος για επιπλοκές αλλά και για θνητότητα. Ο τρόπος με τον οποίον λειτουργούν αυτές οι επεμβάσεις είναι είτε με περιορισμό του διαθέσιμου χώρου υποδοχής τροφής στο στομάχι (περιοριστικού τύπου επεμβάσεις), είτε με μείωση της δυνατότητας απορρόφησης των θρεπτικών συστατικών της τροφής από τον οργανισμό (δυσαπρροφητικού τύπου επεμβάσεις). Υπάρχουν και ορισμένες επεμβάσεις που συνδυάζουν τον περιορισμό με τη δυσαπορρόφηση (μεικτού τύπου επεμβάσεις).
Μετά από μία βαριατρική επέμβαση, η επιθυμητή απώλεια βάρους προκύπτει ως αποτέλεσμα της αλλαγής των διατροφικών συνηθειών του πάσχοντα. Η όποια επέμβαση βοηθά σημαντικά σε αυτό, εφόσον εμποδίζει την υπερβολική πρόσληψη τροφής (περιοριστικού τύπου αποτέλεσμα) ή/και την άνοδο του σωματικού βάρους ακόμα και όταν η υπερφαγία λαμβάνει χώρα (δυσαπορροφητικού τύπου αποτέλεσμα). Καμμία όμως επέμβαση δεν αποτελεί πανάκεια. Εάν ο ασθενής δεν χρησιμοποιήσει το χρόνο που του δίνει η επέμβαση, προκειμένου να αλλάξει ουσιαστικά τρόπο ζωής σε σχέση με τη λήψη τροφής, όταν ο περιορισμός στη λήψη ή/και η δυσαπορρόφηση της τροφής από την επέμβαση αμβλυνθούν, λόγω της φυσιολογικής προσαρμογής του οργανισμού στη νέα κατάσταση, η παχυσαρκία θα υποτροπιάσει. Αυτό αναλόγως της επέμβασης μπορεί να γίνει μετά από ένα, δύο ή πέντε χρόνια, το σίγουρο όμως είναι πως θα συμβεί με μαθηματική ακρίβεια. Ως εκ τούτου, πρέπει να καταστεί σαφές, πως η βαριατρική χειρουργική ενδείκνυται μόνο σε ασθενείς που έχουν με πλήρη συνείδηση της κατάστασης λάβει την απόφαση να πολεμήσουν το σοβαρότατο πρόβλημα υγείας από το οποίο πάσχουν, αναγνωρίζουν δε πως χρειάζονται βοήθεια, καθώς η αντιμετώπισή του με δίαιτα δεν επαρκεί και είναι αναποτελεσματική.
Λαπαροσκοπική / Ρομποτική γαστρική παράκαμψη Roux-en-Y
Η λαπαροσκοπική γαστρική παράκαμψη Roux-en-Y (συχνά αναφέρεται με τον όρο γαστρικό bypass) είναι μία προηγμένη βαριατρική επέμβαση υψηλής αποτελεσματικότητας, αποτελεί δε μία από τις συχνότερα πραγματοποιούμενες επεμβάσεις σε ασθενείς με νοσογόνο παχυσαρκία. Είναι μία επέμβαση μεικτού τύπου καθώς συνδυάζει το περιοριστικό (ο διαθέσιμος χώρος υποδοχής τροφής είναι ένας μικρός γαστρικός θύλακος) με το δυσαπορροφητικό αποτέλεσμα (παρακάμπτεται το 12δάκτυλο και τμήμα του λεπτού εντέρου).
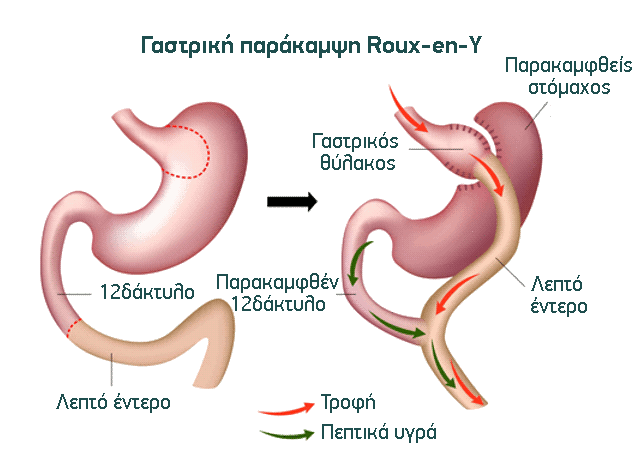
Σκοπός της επέμβασης: Οι στόχοι της επέμβασης είναι δύο: α) ο περιορισμός της δυνατότητας πρόσληψης τροφής (περιοριστική επέμβαση), καθώς παρακάμπτεται ο στόμαχος και αντί του συνολικού του όγκου για την υποδοχή της τροφής, χρησιμοποιείται ένας πολύ μικρός γαστρικός θύλακος (θάλαμος), β) ο περιορισμός της απορρόφησης των θρεπτικών συστατικών της τροφής από το 12δάκτυλο και από τμήμα του λεπτού εντέρου (δυσαπορροφητική επέμβαση), καθώς ο γαστρικός θύλακος αναστομώνεται (ενώνεται), με το λεπτό έντερο σε ικανή απόσταση από την αρχή του τελευταίου. Έτσι το τμήμα του λεπτού εντέρου πριν την αναστόμωση παρακάμπτεται, δεν έρχεται δηλαδή σε επαφή με τροφή, μη συμμετέχοντας έτσι στην απορρόφηση των θρεπτικών συστατικών της.
Πώς γίνεται: Η επέμβαση γίνεται δια μέσου 5 έως 6 δερματικών τομών, η μεγαλύτερη των οποίων έχει μήκος 12 χιλιοστά και η μικρότερη μόλις 5 χιλιοστά. Αρχικά δημιουργείται ένας μικρός γαστρικός θύλακος (θάλαμος στομάχου μικρής χωρητικότητας). Στη συνέχεια το λεπτό έντερο διατέμνεται και το ένα του τμήμα (τροφική έλικα εντέρου) ενώνεται με τον ήδη δημιουργηθέντα γαστρικό θύλακο. Στη συνέχεια το άλλο τμήμα του λεπτού εντέρου (χολοπαγκρεατική έλικα εντέρου) που φέρει τα υγρά της πέψης (χολή και παγκρεατικά υγρά), ενώνεται με την τροφική έλικα για να σχηματίσει την κοινή εντερική έλικα. Στην κοινή έλικα, με την ανάμιξη των τροφών της τροφικής έλικας και των υγρών της πέψης της χολοπαγκρεατικής έλικας, αρχίζει η πέψη και η απορρόφηση των θρεπτικών συστατικών της τροφής.
Συνήθης μετεγχειρητική πορεία: Στην πλειονότητά τους οι ασθενείς κινητοποιούνται το βράδυ της επέμβασης, ενώ η σίτιση ξεκινά μετά από 2 έως 4 ημέρες, αφότου πραγματοποιηθεί ο προγραμματισμένος απεικονιστικός έλεγχος ακεραιότητας των αναστομώσεων. Οι ασθενείς εξέρχονται μεταξύ 4ης και 6ης μετεγχειρητικής ημέρας και ξεκινούν άμεσα συγκεκριμένο διατροφικό πρόγραμμα, που διαρκεί για μήνες μετά την επέμβαση. Η απώλεια βάρους ξεκινά εντός της 1ης εβδομάδας από την επέμβαση.
Λαπαροσκοπική / Ρομποτική επμήκης γαστρεκτομή τύπου μανικιού - sleeve gastrectomy
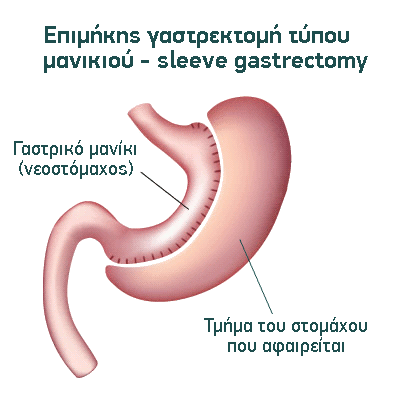 Η επιμήκης γαστρεκτομή τύπου μανικιού (που συχνά αναφέρεται με τον όρο sleeve γαστρεκτομή), είναι μία βαριατρική επέμβαση περιοριστικού τύπου με πολύ καλά αποτελέσματα, σχεδόν συγκρίσιμα με αυτά του γαστρικού bypass, θεωρείται δε ασφαλέστερη του τελευταίου, καθώς το ποσοστό επιπλοκών της είναι κατά τι μικρότερο.
Η επιμήκης γαστρεκτομή τύπου μανικιού (που συχνά αναφέρεται με τον όρο sleeve γαστρεκτομή), είναι μία βαριατρική επέμβαση περιοριστικού τύπου με πολύ καλά αποτελέσματα, σχεδόν συγκρίσιμα με αυτά του γαστρικού bypass, θεωρείται δε ασφαλέστερη του τελευταίου, καθώς το ποσοστό επιπλοκών της είναι κατά τι μικρότερο.
Σκοπός της επέμβασης: Ο βασικός σκοπός της επέμβασης είναι ένας, ο περιορισμός δηλαδή της προσλαμβανόμενης ποσότητας τροφής. Αυτό επιτυγχάνεται με την αφαίρεση ενός μεγάλου τμήματος του στομάχου, οπότε και μειώνεται ο διαθέσιμος αποθηκευτικός χώρος για την προσλαμβανόμενη τροφή. Επιπροσθέτως, λόγω της αφαίρεσης του θόλου του στομάχου, ο οποίος αποτελεί τον τόπο παραγωγής διαφόρων ορμονών που προάγουν την όρεξη, η επέμβαση αυτή θεωρείται πως συμβάλλει στην απώλεια βάρους και με έναν ορμονοεξαρτώμενο μηχανισμό μείωσης της όρεξης.
Πώς γίνεται: Η επέμβαση γίνεται δια μέσου 4 έως 5 δερματικών τομών, η μεγαλύτερη των οποίων έχει μήκος 12 χιλιοστά και η μικρότερη μόλις 5 χιλιοστά. Η αριστερή πλευρά του στομάχου διαχωρίζεται από τα παρακείμενα όργανα και στη συνέχεια με οδηγό έναν πλαστικό σωλήνα που τοποθετείται από το στόμα, γίνεται διατομή και αφαίρεση του μεγαλύτερου μέρους του στομάχου. Τελικώς από το σύνολο του στομάχου απομένει ένας λεπτός σωλήνας μικρής χωρητικότητας, με σχήμα που μοιάζει με μανίκι πουκαμίσου (εξ ου και το όνομα «τύπου μανικιού»).
Συνήθης μετεγχειρητική πορεία: Στην πλειονότητά τους οι ασθενείς κινητοποιούνται το βράδυ της επέμβασης, ενώ η σίτιση ξεκινά μετά από 1 έως 3 ημέρες, αφότου πραγματοποιηθεί ο προγραμματισμένος απεικονιστικός έλεγχος ακεραιότητας της γραμμής συρραφής του στομάχου. Οι ασθενείς εξέρχονται μεταξύ 3ης και 4ης μετεγχειρητικής ημέρας και ξεκινούν άμεσα συγκεκριμένο διατροφικό πρόγραμμα, που διαρκεί για μήνες μετά την επέμβαση. Η απώλεια βάρους ξεκινά εντός της 1ης εβδομάδας από την επέμβαση.
